Чрескожное коронарное вмешательство у пациента с многососудистым окклюзионно-стенотическим поражением коронарного русла как альтернатива коронарному шунтированию
«Каменные сосуды»
Коронарный кальциноз — это одно из проявлений атеросклероза, когда на внутренних стенках артерий, питающих сердце, откладываются обызвествленные бляшки — необратимые изменения атеросклеротических бляшек. Кальциноз коронарных артерий приводит к снижению эластичности стенки артерий, нарушению кровоснабжения миокарда и повышает риск неблагоприятных сердечно-сосудистых событий.
Кальцификация артерий сердца чаще выявляется при распространенном, многососудистом поражении у пациентов старшего возраста, а также часто — у пациентов с сахарным диабетом и хронической болезнью почек, и является маркером более тяжелого атеросклеротического процесса.
Кто в группе риска?
Высокий риск развития кальциноза коронарных артерий имеют пациенты с высоким индексом массы тела, повышенным артериальным давлением, нарушением липидного и углеводного обмена (то есть при всех факторах риска развития атеросклероза), с хронической болезнью почек и сахарным диабетом. Также отмечается семейная предрасположенность к этому процессу.
Кальциноз коронарных артерий повышает вероятность развития осложнений ангиопластики и стентирования коронарных артерий при острой и хронической ишемической болезни сердца и поэтому зачастую является причиной отказа от ее выполнения. Приоритетным методом лечения ишемической болезни сердца при выраженном кальцинозе коронарных артерий является коронарное шунтирование (КШ) — хирургическая реваскуляризация миокарда. Учитывая все «за и против» той или иной методики восстановления проходимости сосудов, врач сердечно-сосудистый хирург может рекомендовать коронарное шунтирование (большая операция на открытом сердце) или стентирование (вмешательство через прокол , малотравматичное). Особенно важен правильный выбор тактики у возрастных пациентов с тяжелыми сопутствующими заболеваниями.
Клинический случай
Пациент П, 74 лет, обратился впервые в ГКБ № 52 в плановом порядке в ноябре 2023 г. Несмотря на то, что пациент проживает более чем в 1000 км от Москвы, он целенаправлено выбрал ГКБ № 52 для прохождения обследования и лечения по программе «Москва — столица здоровья».
Много лет страдает гипертонической болезнью с максимальными цифрами до 175—180/100 мм рт. ст. У пациента имеется нарушение ритма в виде фибрилляции предсердий в течении последних 2-х лет. На протяжении последних 6 месяцев отмечает нарастающую одышку и приступы загрудинных болей при незначительной физической нагрузке и минимальной дистанции ходьбы, состояние ухудшалось в течение последнего месяца, что побудило пациента обратиться в отделение кардиологии для обследования и лечения.
Диагноз пациента в стационаре: ИБС. Стенокардия напряжения ФК 3. Гипертрофическая кардиомиопатия, апикальная форма, без обструкции выносящего тракта. Гипертоническая болезнь III стадии, АГ 3 степени. Контролируемое течение. Дислипидемия IIа. Риск ССО IV. Нарушенная толерантность к глюкозе. Персистирующая форма фибрилляции предсердий, нормосистолия. Риск ВТЭО по шкале CHA2DS2-VASc- 4 балла. Риск кровотечения по шкале HAS-BLED 1 балл. Умеренная легочная гипертензия (СДЛА 42 мм рт. ст ). EHRA IIа ХСН II А ст. ФК II по NYHA. CKD-EPI: 74 ml/min/1.73m2; MDRD: 73 ml/min/1.73m2; Кокрофт-Голт: 86 ml/m; ХБП: 2 стадия. ЦВБ. ХИГМ. ДГПЖ. Ожирение 1 ст., экзогенно-конституциональное.
Пациенту была проведена коронарография правым лучевым доступом через «анатомическую табакерку». При коронароангиографии выявлено многососудистое поражение коронарного русла: ЛЕВАЯ КОРОНАРНАЯ АРТЕРИЯ (ЛКА): изменения в виде неровности контуров, выраженного атерокальциноза ЛКА.
Ствол ЛКА: без ангиографически значимого стенозирования.
Передняя межжелудочковая артерия (ПМЖА): ПМЖА без ангиографически значимого стенозирования, стеноз проксимального и среднего сегмента крупной ДА 80% и 85% соответственно.
Огибающая артерия (ОА): футлярный атерокальциноз проксимального-среднего сегмента ОА, стеноз на границе проксимального-среднего сегмента ОА 90%, стеноз среднего сегмента ОА 75-80%, стеноз устья ВТК 75%. Межсистемные коллатерали из ЛКА в постокклюзированный сегмент ЗМЖА (Rantrop 3).
ПРАВАЯ КОРОНАРНАЯ АРТЕРИЯ (ПКА): изменения в виде неровности контуров, атерокальциноза ЛКА, стеноз устья и проксимального сегмента ПКА 70%, хроническая окклюзия проксимального сегмента ЗМЖА.
Консилиум в составе зав. отделением кардиологии Е. А. Ковалевской, зав отделением РХМДиЛ Д. В. Фетцера и лечащего врача-кардиолога О. А. Поликарповой: с учетом клинической картины заболевания, данных инструментальных методов обследования и данных коронарографии пациенту было рекомендовано проведение КШ. От направления на КШ пациент категорически отказался. Таким образом, пациенту показано первым этапом проведение чрескожного коронарного вмешательства в бассейне клинико-связанной окклюзии правой коронарной артерии.
Чрескожное коронарное вмешательство (ЧКВ) на хронической окклюзии ПКА выполнялось билатеральным лучевым доступом: через левую лучевую артерию диагностическим катетером параллельно выполнялись съемки ЛКА, что позволило визуализировать через межсистемные коллатерали дистальное русло постокклюзированной ЗМЖА и контролировать процесс реканализации хронической окклюзии и проведение коронарного проводника в дистальное русло ЗМЖА. Успешно была выполнена реканализация ЗМЖА, баллонная ангиопластика и стентирование правой коронарной артерии (3 стента с лекарственным покрытием). При контрольной ангиографии: стенты и ПКА проходимы, позиционирование стентов адекватное, диссекции или остаточного стеноза в стентированных сегментах ПКА нет, кровоток TIMI 3 по ПКА и всем ветвям. Пациент был на следующий день выписан из клиники.
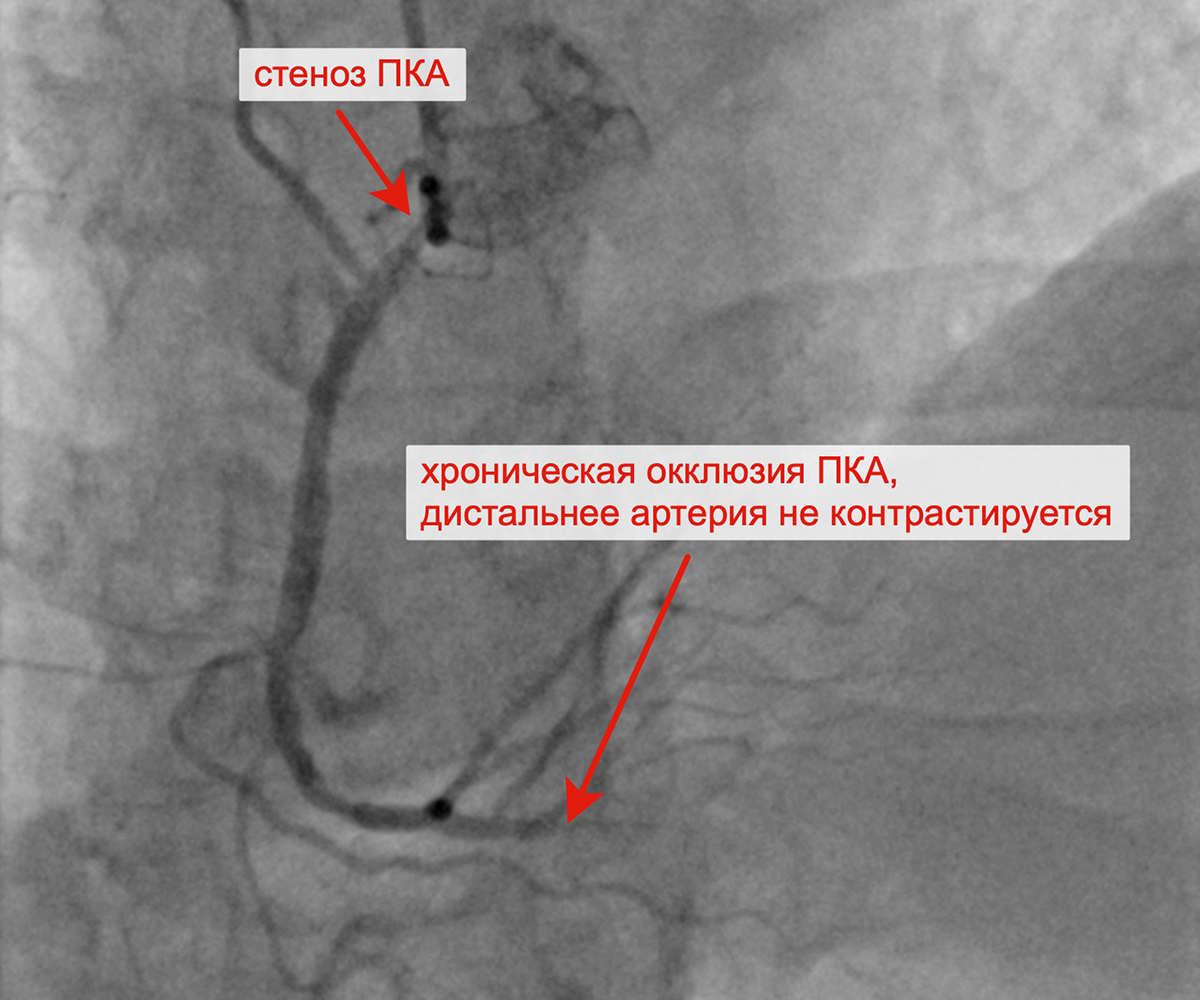
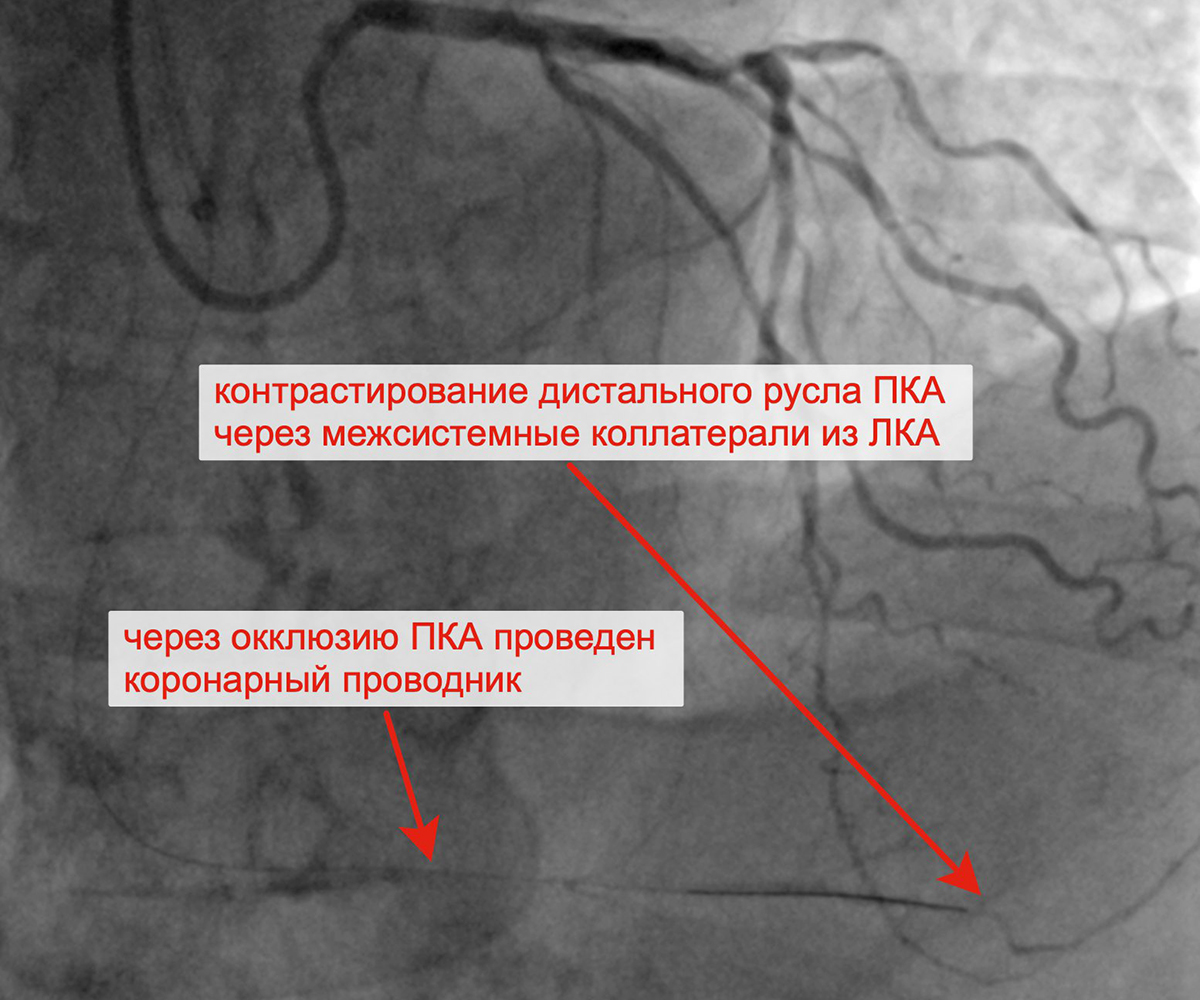
Хроническая окклюзия правой коронарной артерии Реканализация ПКА с контрастированием дистального русла
ПКА контрлатеральным доступом через ЛКА
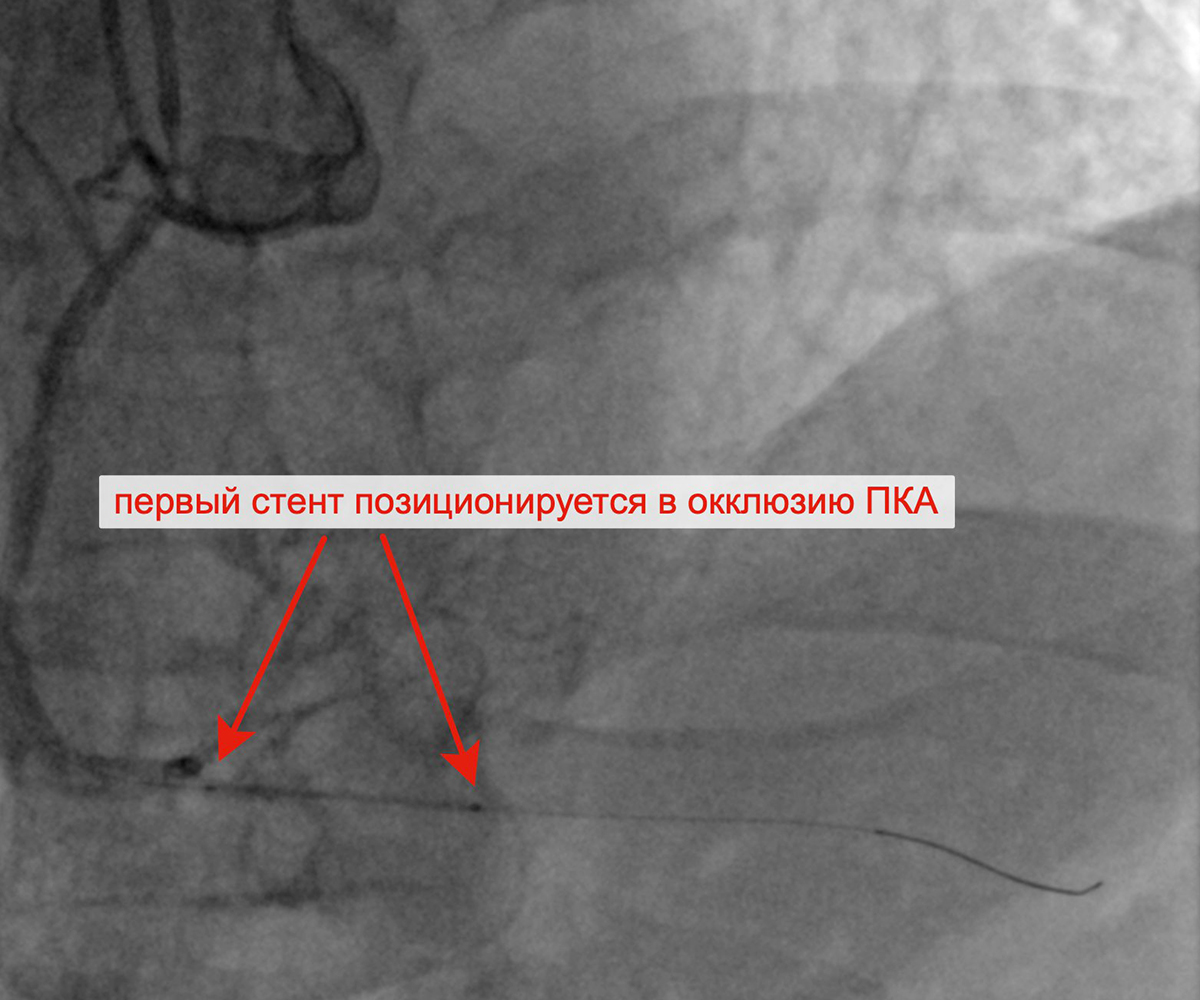
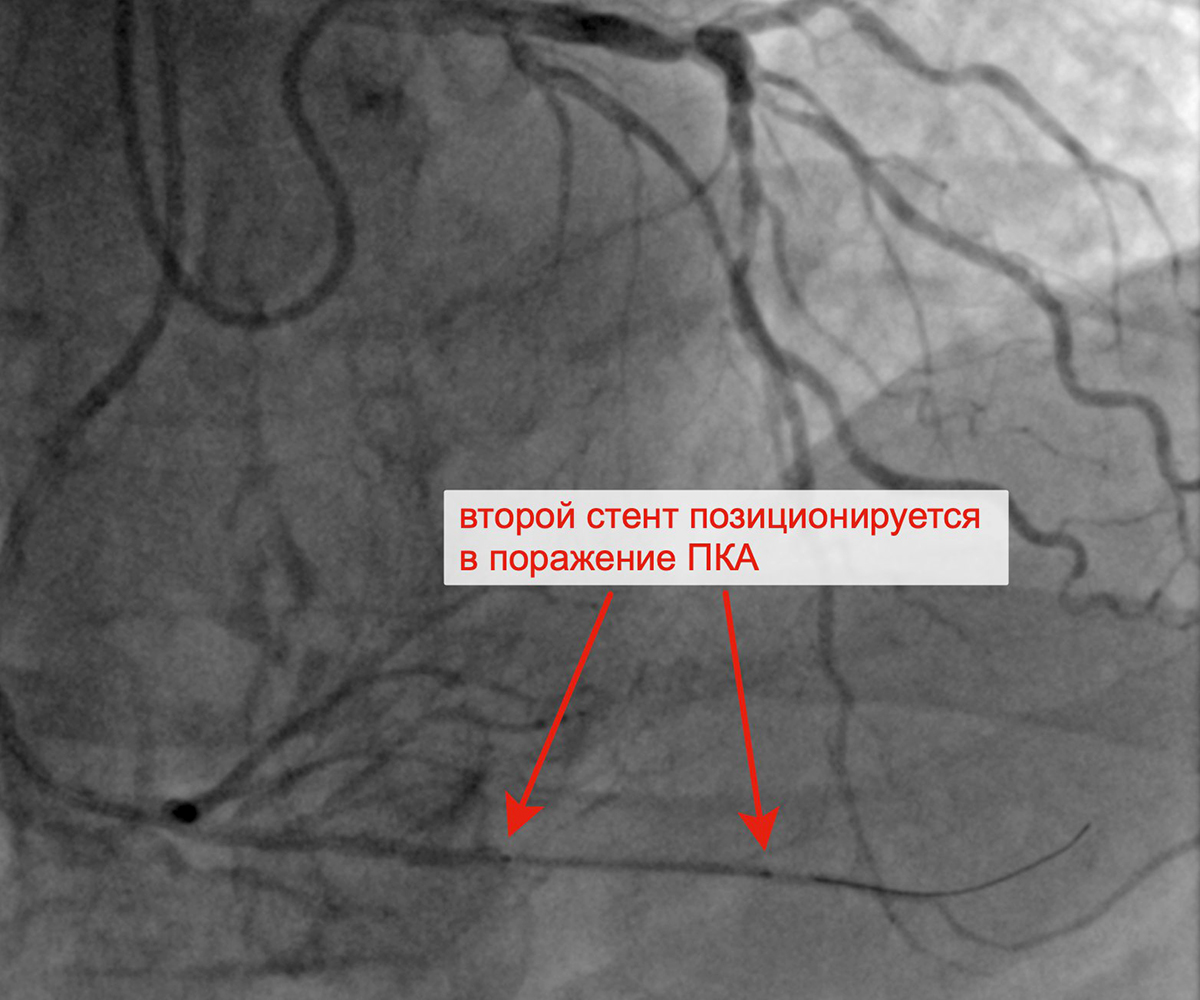
Позиционирование первого стента в ПКА после предилатации Позиционирование второго стента в ПКА
с билатеральным контрастированием
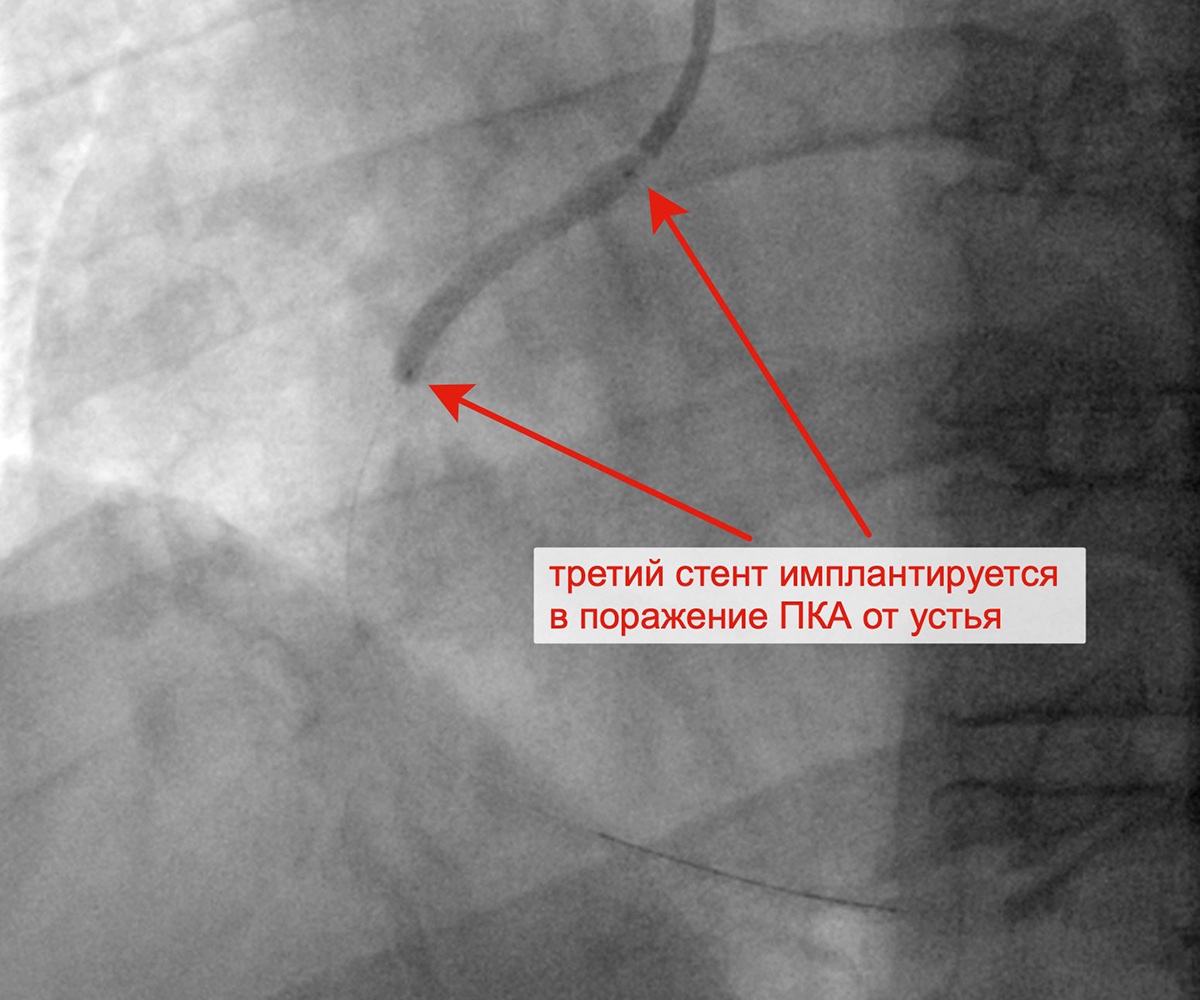
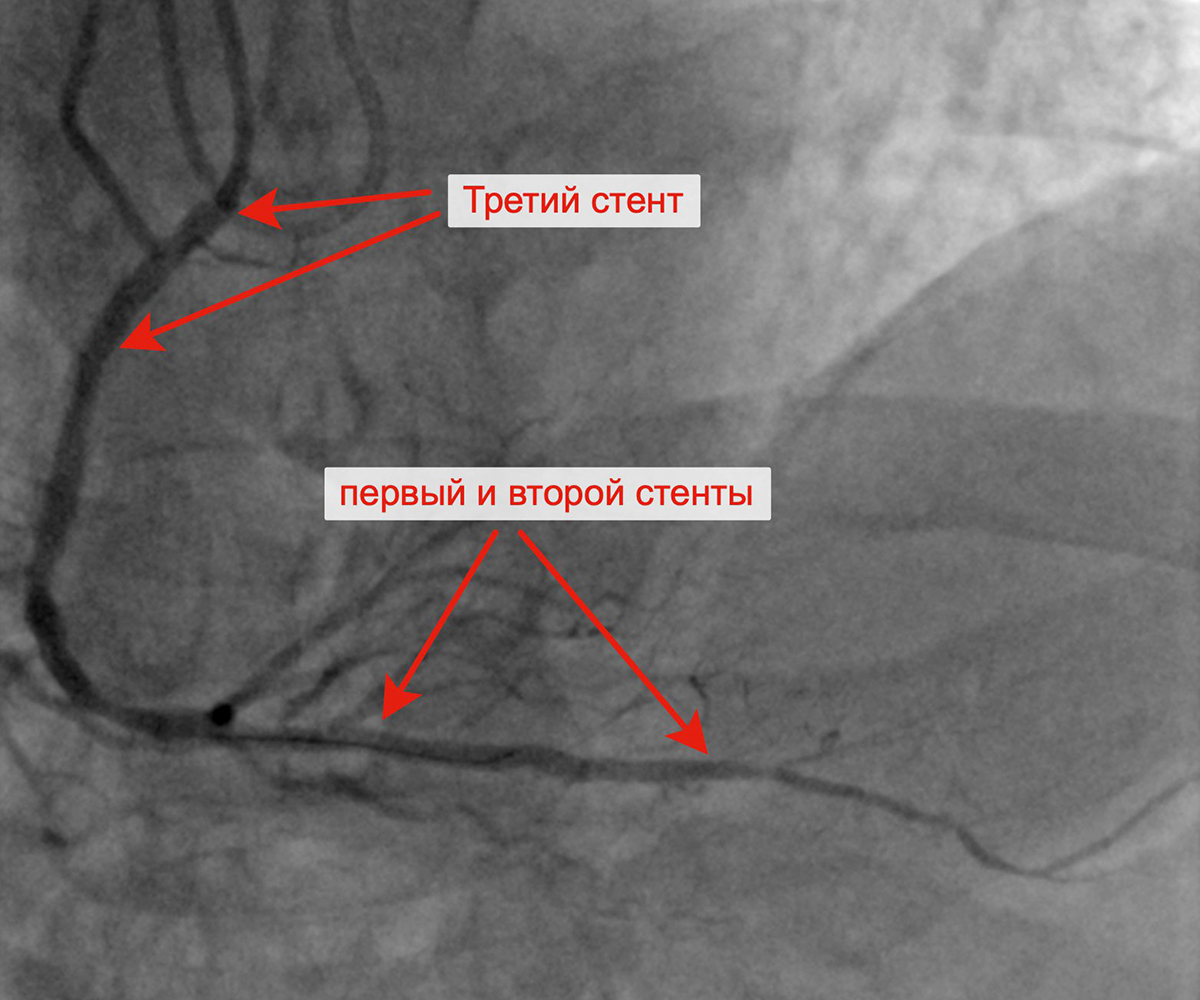
Имплантация третьего стента в ПКА от устья артерии Финальный результат реканализации, баллонной
ангиопластики и стентирования ПКА тремя стентами
Вторым этапом в январе 2023 г. принято решение о проведении пациенту с персистирующей формой ФП, ГКМП, сохраняющейся клиникой стенокардии напряжения, известной коронарной анатомией, многососудистым поражением коронарного русла баллонной ангиопластики и стентирования крупной диагональной артерии (ДА) (1 стент с лекарственным покрытием). При контрольной ангиографии: стент и ДА проходимы, позиционирование стента адекватное, диссекции или остаточного стеноза в стентированном сегменте ДА нет, кровоток TIMI 3 по ДА и всем ее ветвям.
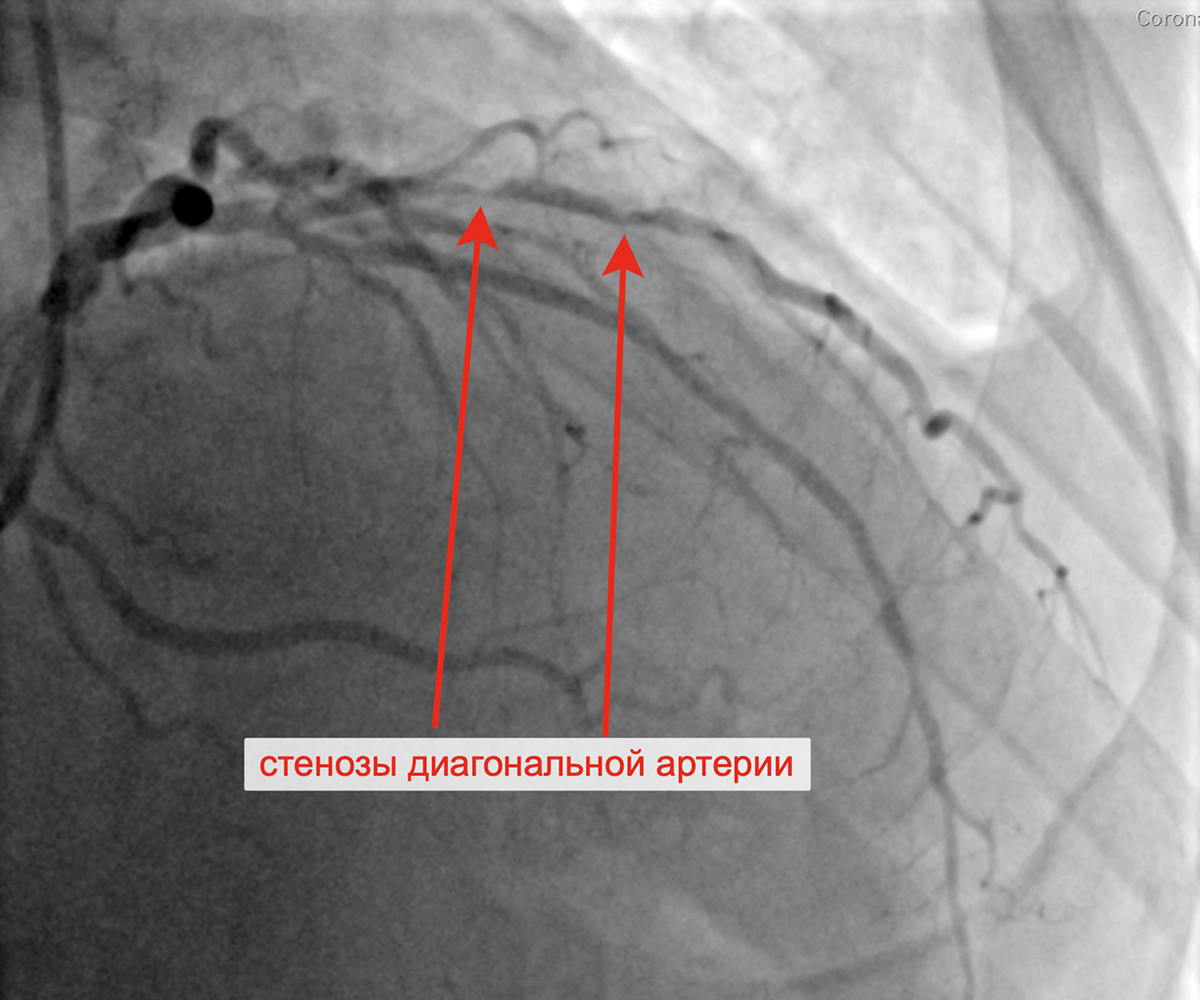
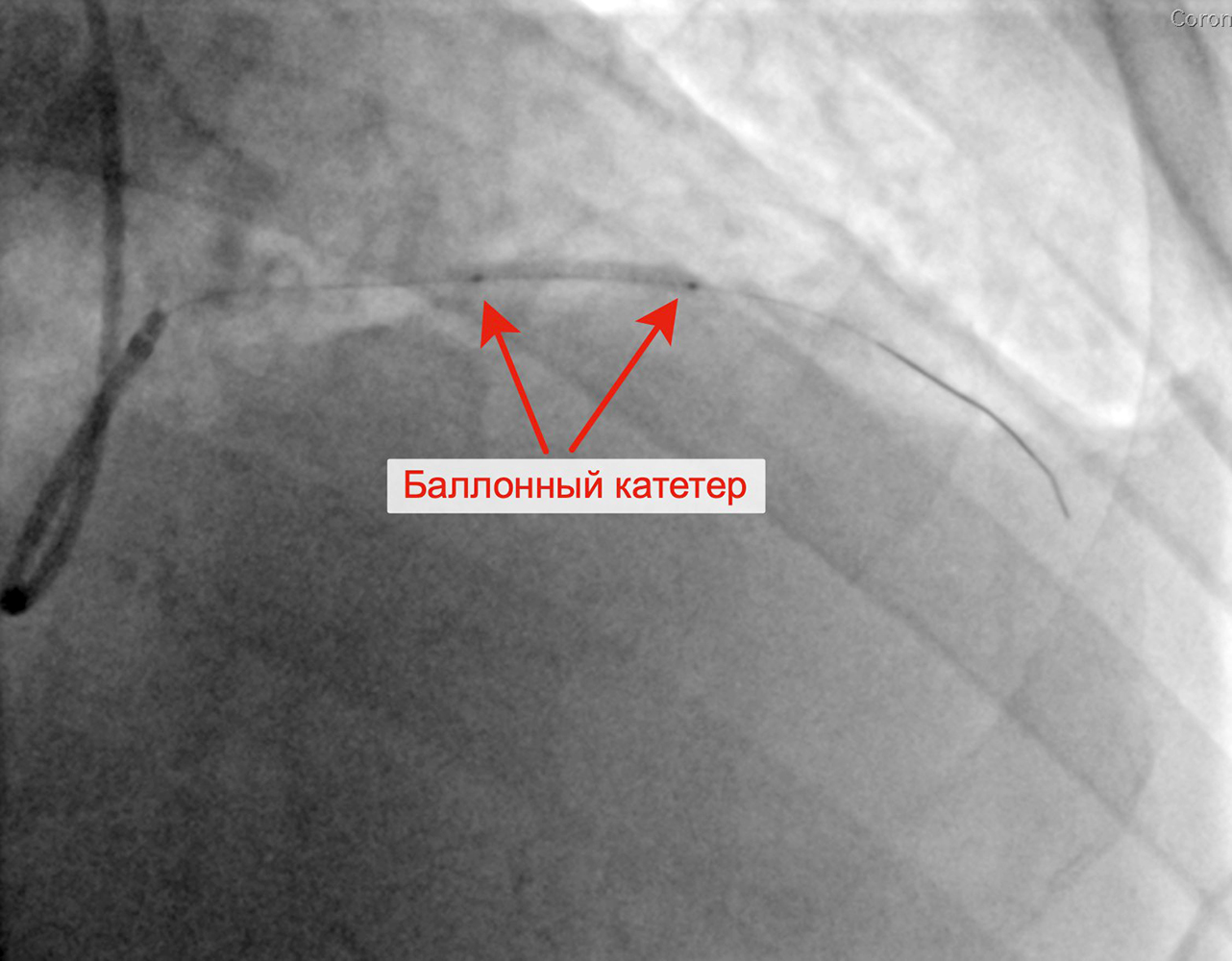
Стенозы диагональной артерии Выполнена баллонная ангиопластика ДА
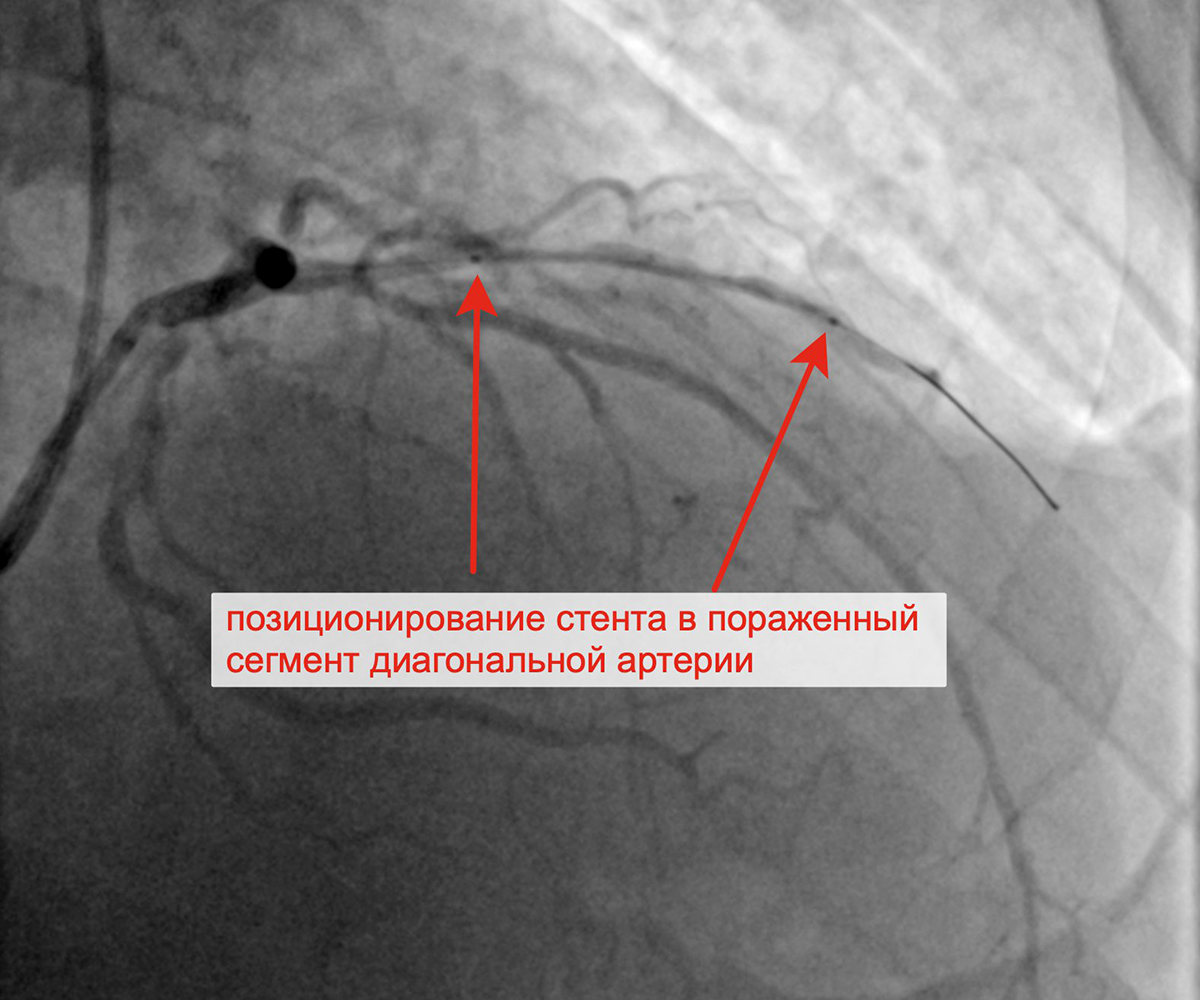
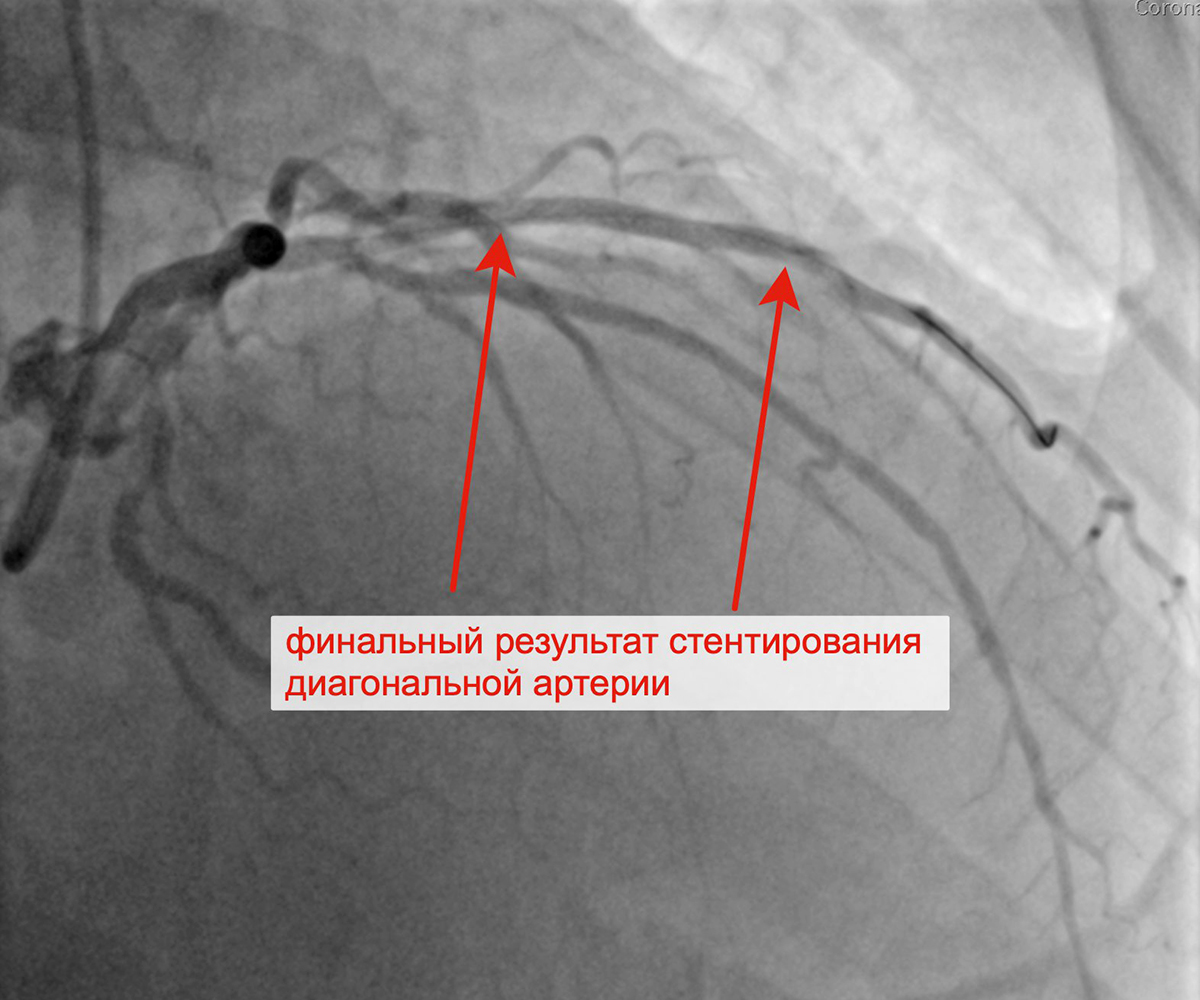
Выполнено позиционирование и имплантация стента в ДА Финальный результат стентирования ДА
В марте 2023 г. в связи сохраняющейся одышкой, загрудинными болями при физической нагрузке пациент госпитализирован в кардиологическое отделение для решения вопроса о проведении следующего, третьего этапа реваскуляризации. Учитывая наличие ангинозных болей, результаты проведенных обследований (положительным стрессЭХО), коронарографии, наличие гемодинамически значимых стенозов коронарных артерий, принято решение о проведении баллонной ангиопластики и стентирования огибающей артерии (2 стента с лекарственным покрытием). Контрольная ангиография после успешного чрескожного коронарного вмешательства: стенты и ОА с ветвями проходимы, позиционирование стентов адекватное, диссекции или остаточного стеноза в стентированном сегменте ОА нет, кровоток TIMI 3 по ОА и всем ветвям.
На следующий день пациенту была проведена плановая инструменатально-лабораторная диагностика, по результатам которой пациент был выписан с положительной динамикой под наблюдение кардиолога поликлинического звена.
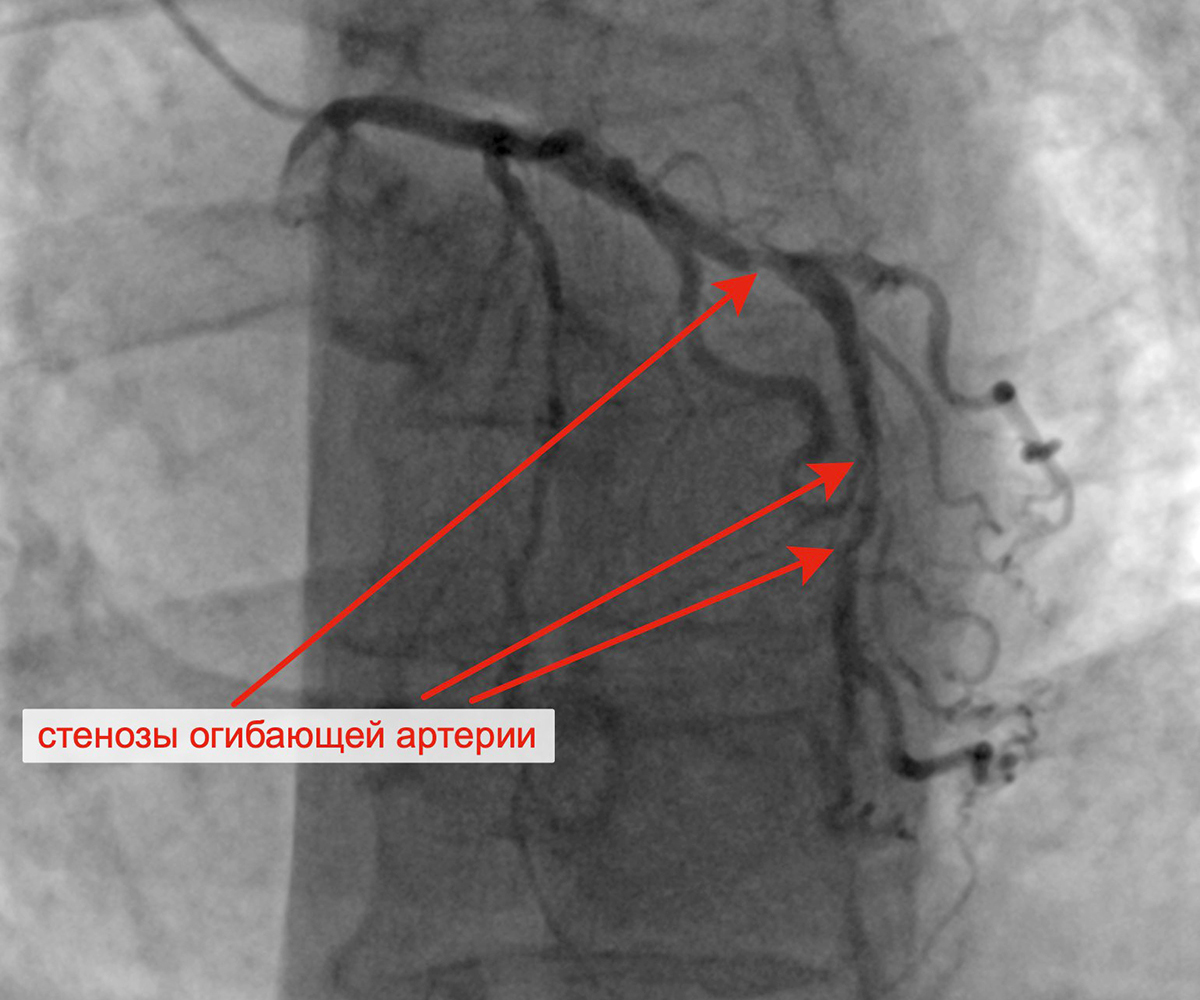
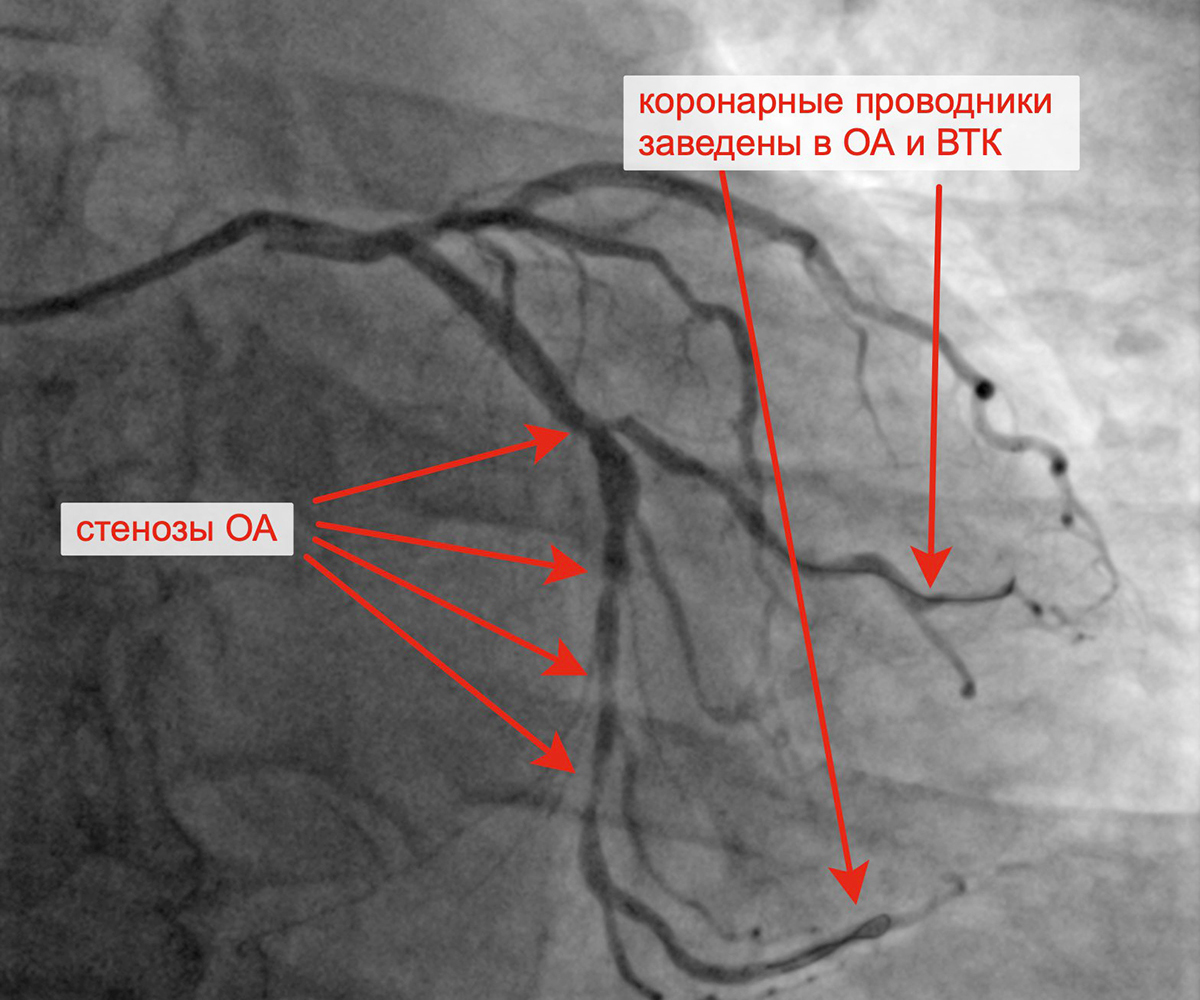
Критические стенозы ОА Заведены проводники в ОА и ВТК
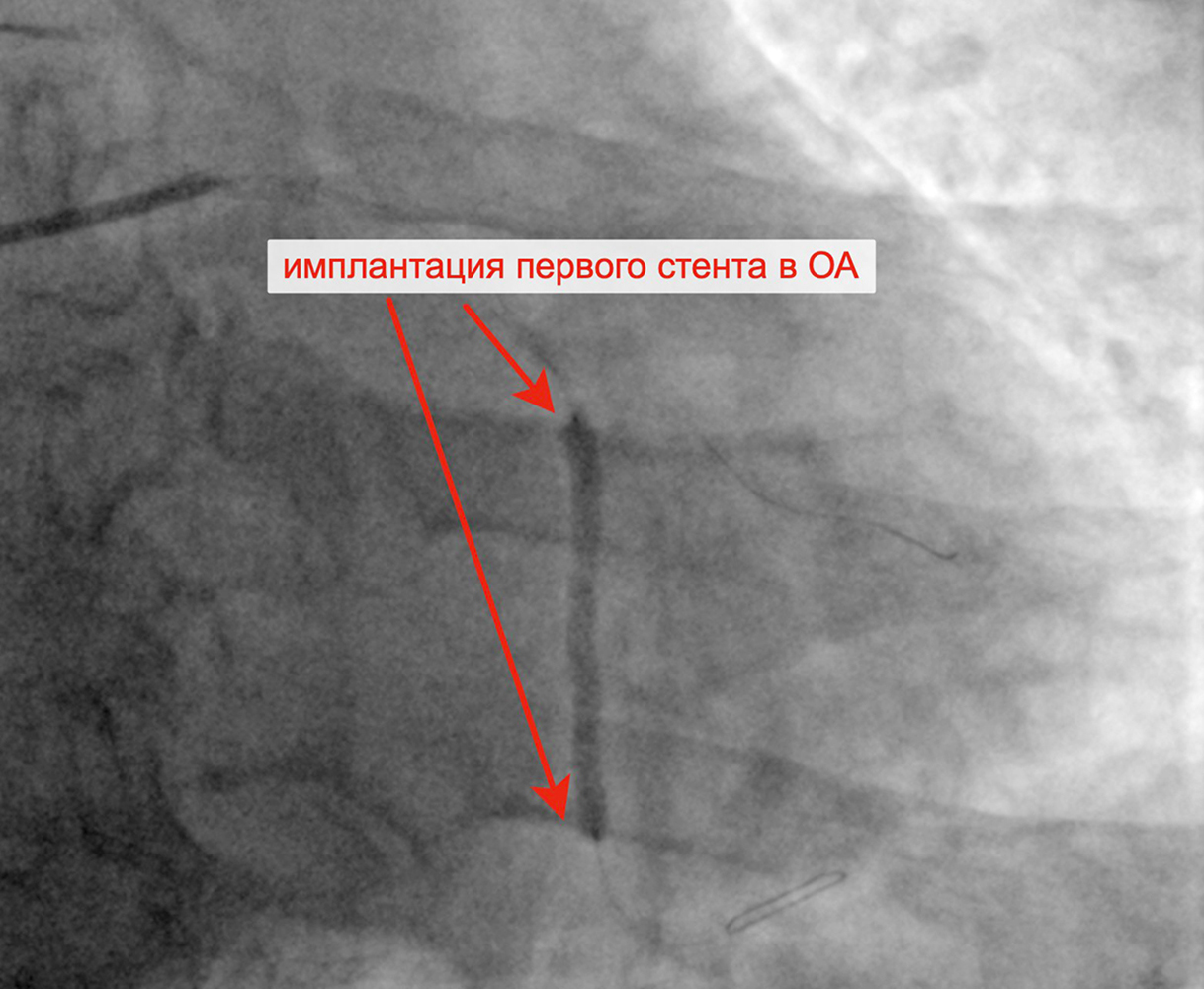
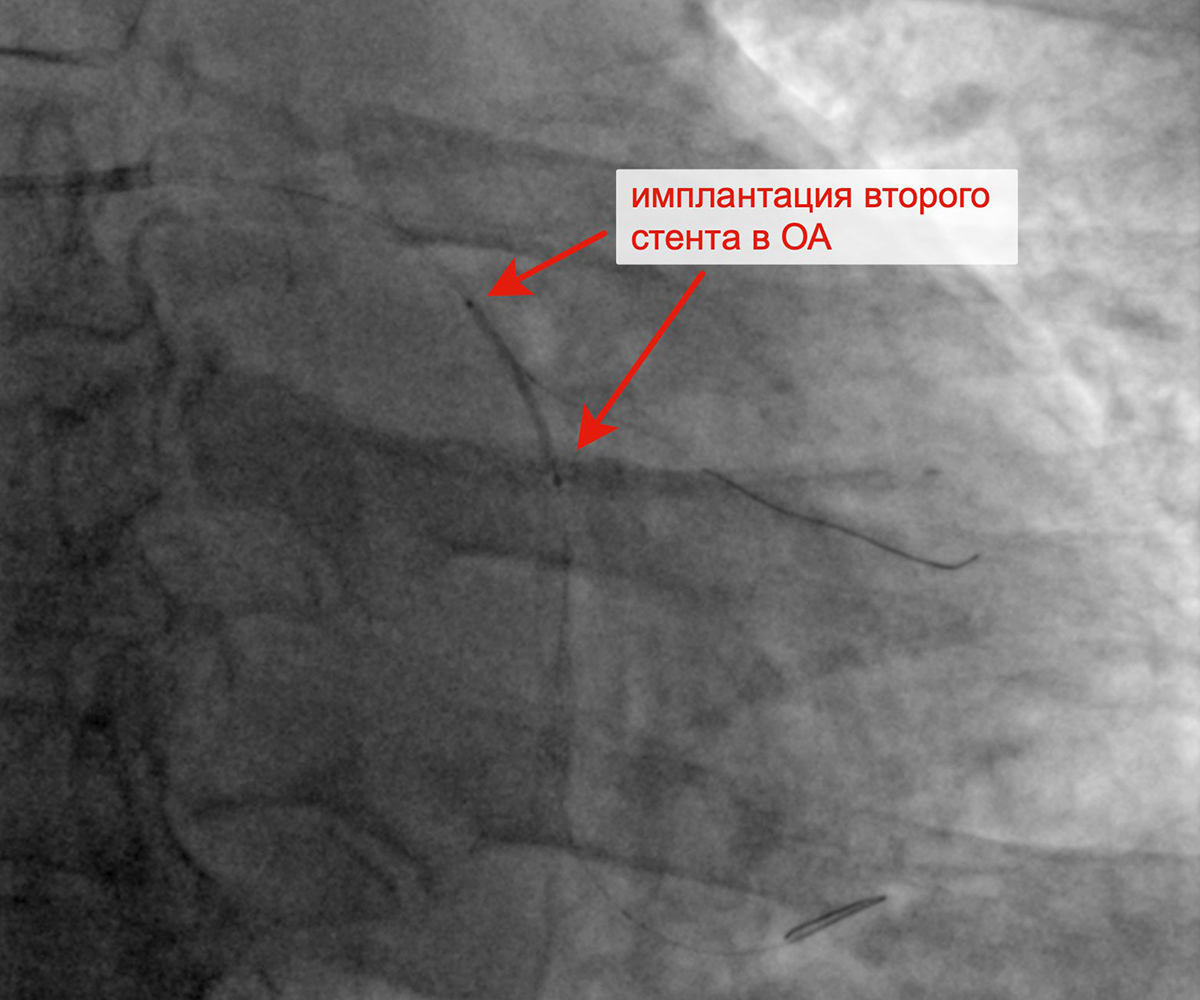
Имплантация первого стента в ОА Имплантация второго стента в ОА
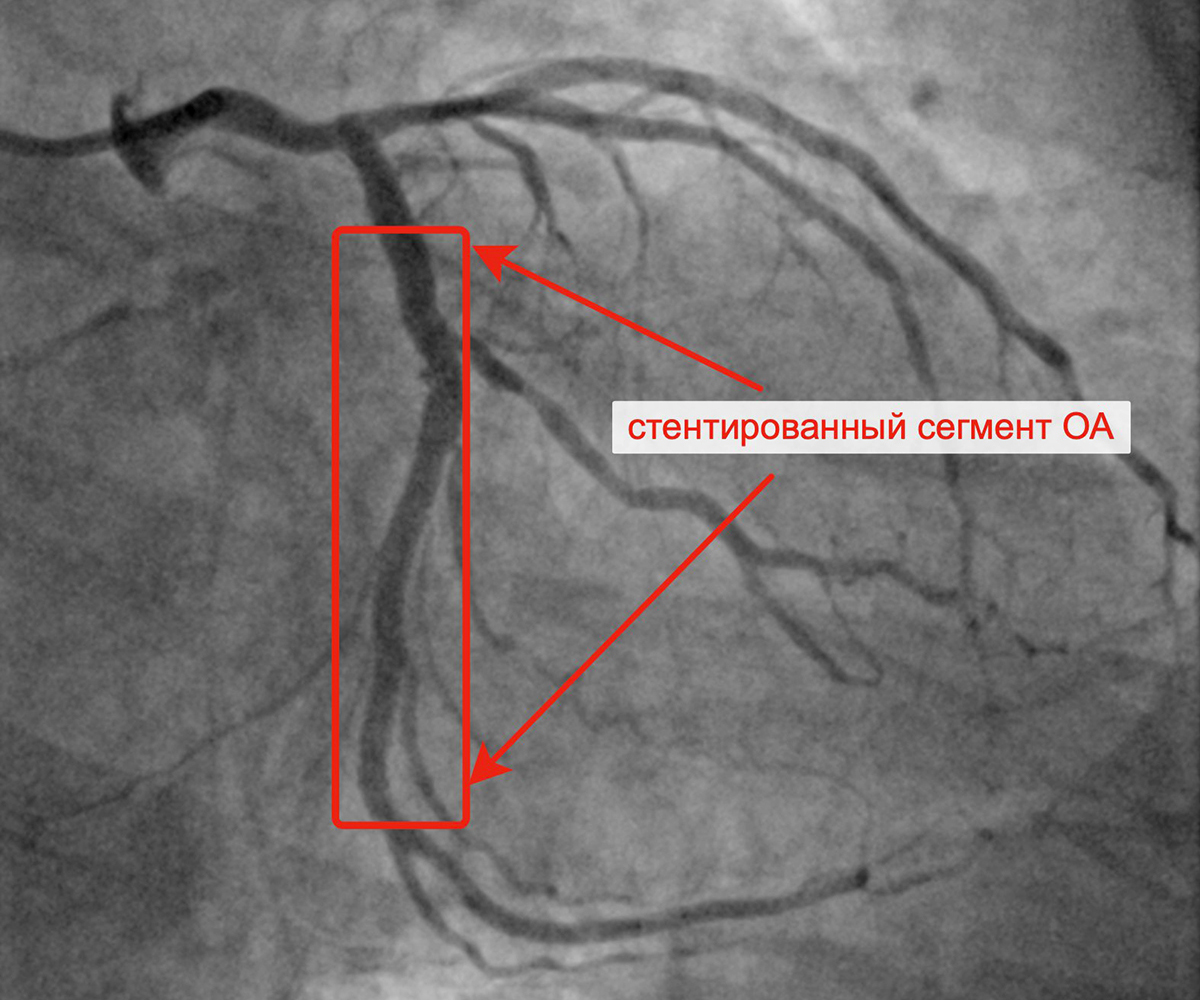
Финальный результат имплантации 2 стентов в ОА
Заключение:
Итак, пациенту за несколько дней госпитализации в ГКБ № 52 была выполнена лабораторная и инструментальная диагностика, проведена коронарография. По данным КАГ пациенту было рекомендовано проведение коронарного шунтирования, от направления на которое пациент отказался. Альтернативой коронарному шунтированию является современный эндоваскулярный подход — это выполнение чрескожного коронарного вмешательства (баллонная ангиопластика и стентирование коронарных артерий). В данном случае сложным моментом для проведения ЧКВ являлось наличие хронической окклюзии ПКА (коронарная артерия была полностью «перекрыта» атеросклеротической бляшкой) и протяженного атеросклеротического поражения еще двух коронарных артерий — ОА и крупной ДА. Все коронарные артерии в местах поражений были выраженно атерокальцинированы, что усложняло проведение вмешательств и повышало риск осложнений при операции.
Проведение реваскуляризации коронарных артерий было разнесено на 3 отдельных этапа, что позволило оператору снизить нагрузку контрастным веществом на почки пациента и избежать контраст-индуцированной нефропатии. А также разделить лучевую нагрузку на пациента на несколько этапов.
Несмотря на существующие сложности и риски осложнений, все три ЧКВ были успешно выполнены с имплантацией стентов с лекарственным покрытием последней генерации. Все вмешательства пациенту были выполнены лучевым доступом через «анатомическую табакерку», что позволило избежать потенциальной окклюзии обеих лучевых артерий.
К значимым плюсам современного эндоваскулярного подхода стоит отнести и тот факт, что ЧКВ выполняются под местной анестезией, то есть пациенту не требуется наркоз, и не требуется останавливать сердце и использовать искусственное кровообращение. После выполненного ЧКВ отсутствует длительная реабилитация, которая проводится после коронарного шунтирования, для ЧКВ также характерна очень низкая частота периоперационных острых нарушений мозгового кровообращения (инсульты часто развиваются при КШ) и отсутствие послеоперационных ран и связанных с ними осложнений.