Совместная работа отохирургов и рентгенэндоваскулярных хирургов при лечении пациентов с гломусной опухолью среднего уха
Пациентка К., 41 год, поступила с жалобами на снижение слуха на правое ухо, пульсацию и шум справа. Пульсация впервые появилась в правом ухе около 3-х лет назад, тогда же пациентка стала отмечать снижение слуха справа.
Обследовалась: на КТ височных костей — объемное образование барабанной полости правой височной кости с локальной костной деструкцией. На МРТ головного мозга — объемное образование в области луковицы внутренней яремной вены с распространением в полость среднего уха справа. Признаки воспаления в барабанной полости справа.
Пациентка была направлена в ЛОР-отделение ГКБ № 52 для хирургического лечения. При поступлении выполнена отоскопия: барабанная перепонка — бурого цвета, выбухает, с выраженным сосудистым рисунком, пульсирует. Установлен клинический диагноз: Гломусная опухоль барабанной полости правого уха.
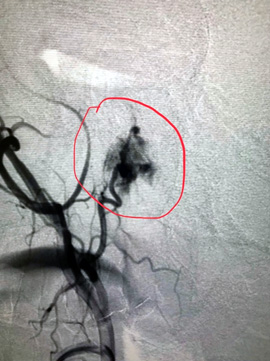
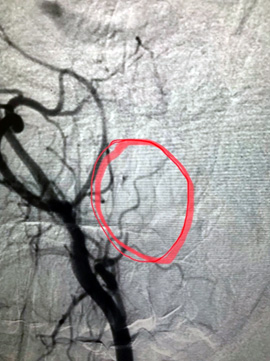
Было принято решение о проведении хирургического вмешательства. С учетом генеза образования первый этап вмешательства выполнили эндоваскулярные хирурги. Ангиография подтвердила сосудистый характер опухоли, помогла определить размеры, распространенность и источники кровоснабжения и определить объем предстоящей операции. Произведена эмболизация образования среднего уха справа с положительным эффектом.
Комментирует заведующий отделением рентгенэндоваскулярных методов диагностики и лечения Александр Евгеньевич Ванюков:
— Через правую лучевую артерию была выполнена катетеризация правой наружной сонной артерии. С помощью ангиографии была выявлена ветвь наружной сонной артерии, питающая опухоль. Микрокатетер был заведен в эту ветвь и подведен непосредственно к опухоли. С помощью эмболизационных частиц размером 700 нм выполнена селективная эмболизация опухоли, что привело к полному прекращению ее кровоснабжения. Катетер был удален, на место пункции наложена повязка. Доступ через лучевую артерию является одним из самых безопасных и не требует строгого соблюдения постельного режима после процедуры, что, несомненно, делает пребывание в стационаре намного комфортнее.
На следующие сутки проведено удаление новообразования барабанной полости заушным доступом. Выполнена антромастоидотомия, задняя тимпанотомия. Новообразование выделено и удалено единым блоком. Проведена коагуляция приводящего сосуда в нижней части барабанной полости (гипотимпануме). Цепь слуховых косточек сохранена. Далее произведена тимпанопластика аутофасциальным трансплантатом. Послеоперационный период прошел без осложнений и на 4-е сутки пациентка была выписана.